Binnenkort kom je naar ons ziekenhuis. Je krijgt dan buisjes in je oren. Deze buisjes noemen we ook wel ‘trommelvliesbuisjes’.
Je huisarts of de KNO-arts (Keel-Neus-Oor-arts) hebben dit met jou en je ouders besproken.
Slijmoor
Je krijgt buisjes in je oren, omdat je niet goed kunt horen door een slijmoor. Bij een slijmoor zit er slijm achter je trommelvlies. De meeste kinderen, die buisjes hebben, kunnen na een paar dagen weer beter horen.
Oorontsteking
Heb je vaak oorontstekingen? Door de buisjes zul je minder vaak oorontstekingen hebben.
Je krijgt de buisjes in je oren tijdens een operatie. Van de operatie zelf merk je niks, want je bent onder narcose. Narcose wil zeggen dat je gaat “slapen” met behulp van medicijnen. Je voelt dan helemaal niets meer.
Buisjes plaatsen duurt ongeveer 15 minuten.
Je vader of je moeder mogen tijdens de opname bij je blijven.
Alleen niet tijdens de operatie. Maar dat merk je niet, omdat je dan onder narcose bent.
Buisjes in je oren plaatsen, gebeurt meestal tijdens een dagopname. Dat betekent dat je één uur voor de operatie naar het ziekenhuis komt, en dezelfde dag weer naar huis mag. Je hoeft dus ’s nachts niet te blijven slapen. Ongeveer één uur nadat je de buisjes hebt gekregen, mag je weer naar huis.
Als je naar het ziekenhuis komt, ga je naar de afdeling dag behandeling.
Je oren
Je hebt je oor nodig om geluid te kunnen horen. Geluid is trillende lucht. Net zoals de snaren van de gitaar meetrillen als je erop speelt. Horen lijkt wel een beetje op domino. Het ene blokje volgt na het andere! Als er geluid is, vangt je oorschelp de trilling op, via je gehoorgang gaat de trilling naar je trommelvlies. Dat is een dun vliesje. Omdat het zo dun is, kan het trillen.
Achter het trommelvlies zit het middenoor. Daarin zitten drie botjes:
- de hamer
- het aambeeld
- de stijgbeugel
Als het trommelvlies trilt, trillen deze botjes mee. Via de stijgbeugel komt die trilling in het slakkenhuis terecht. Daar zit vloeistof indie gaat bewegen. In het slakkenhuis zitten allemaal haartjes dieweer gaan bewegen door de vloeistof.
Die haartjes sturen dan via je gehoorzenuw signalen naar je hersenen. Zo hoor je.
Dus:
- geluid = trilling
- trilling>oorschelp>trommelvlies>hamer>aambeeld>stijgbeugel>slakken-huis>vloeistof>haartjes bewegen>gehoorzenuw>hersenen>je hoort het geluid
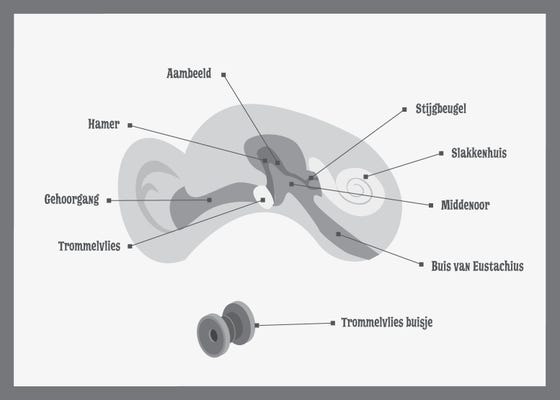
Als je middenoor gevuld is met lucht, dan heb je geen last van je oren. De buis van Eustachius zorgt ervoor dat de lucht in je middenoor dezelfde druk heeft als de lucht buiten je lichaam. Als je slikt, kauwt of gaapt, gaat deze buis even open en laat wat lucht door. Ook voert de buis van Eustachius het vocht, dat van nature in je middenoor wordt gemaakt, een soort snot, weer af naar de neus-keelholte.
Slijmoor
Ben je verkouden, dan zwelt het slijmvlies in je neusholte op, en maakt het meer slijm dan normaal. Dit gebeurt ook in het middenoor. Als het middenoor meer slijm maakt, dan de buis van Eustachius kan afvoeren, wordt het middenoor gevuld met slijm in plaats van lucht. Zo ontstaat een slijmoor.
De meeste kinderen kunnen dan ook minder goed horen. Dat komt, omdat de geluidstrillingen door het vocht in het middenoor gedempt worden.
Oorontsteking
Vaak begint een oorontsteking met een gewone verkoudheid. Als een ‘ziekmaker’ (virus of bacterie) in je middenoor komt, kan je middenoor ontstoken raken. Meestal hebben kinderen met een oorontsteking last van oorpijn en koorts en voelen zich ziek.
Wanneer krijg je buisjes in je oren?
Heb je al lang (een paar maanden) een slijmoor? Kun je niet goed genoeg horen? Of heb je vaak middenoor-ontstekingen? Dan helpen buisjes misschien. Je kunt dan weer beter horen en je hebt minder vaak oorontsteking.
De buisjes
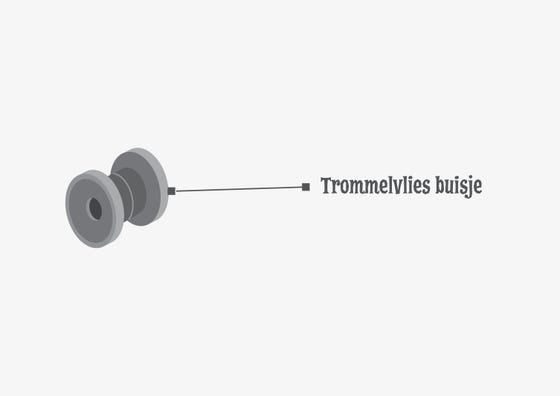
Wat zijn trommelvliesbuisjes?
Een trommelvliesbuisje is een buisje, gemaakt van kunststof. Het buisje is heel klein. Ongeveer zoals de helft van een luciferkop. Het buisje komt in het trommelvlies. Aan de buitenkant van je oor zie je er niets van.
Buisjes zorgen ervoor dat in het middenoor weer lucht komt in plaats van vocht. Het buisje maakt een verbinding tussen de gehoorgang en het middenoor.
Hoe worden trommelvliesbuisjes geplaatst?
Als je onder narcose bent, maakt de dokter een klein sneetje in je trommelvlies. Dat sneetje is maar een paar millimeter groot. Via dit sneetje zuigt hij eerst het vocht uit je middenoor. Daarna plaatst de dokter het buisje in het sneetje. Het ene uiteinde van het buisje steekt in het middenoor, terwijl het andere uiteinde in je gehoorgang zit.
Blijven ze altijd zitten?
Meestal gaat het buisje er vanzelf weer uit na ongeveer zes maanden. Je trommelvlies groeit daarna weer dicht.
Zijn de buisjes eruit en heb je toch weer last van je oren? Dan krijg je misschien nog een keer buisjes.
Voorbereiding uitklapper, klik om te openen
Vóór het plaatsen van buisjes: de POS-poli
Een tijdje vóór je buisjes krijgt, heb je een afspraak op de POS-poli. POS-poli is de afkorting van: Pre Operatief Spreekuur. Dat betekent: het spreekuur vóór een onderzoek,
behandeling of operatie onder narcose.
Narcose wil zeggen dat je gaat “slapen” met behulp van medicijnen zodat je niks van de operatie voelt. We noemen dit wel slapen maar het is geen gewone slaap. Als je onder narcose bent,
kun je niet uit jezelf wakker worden. De anesthesioloog is de dokter die jou de slaapmedicijnen gaat geven. Hij zorgt voor jou als je onder narcose bent en zorgt ervoor dat je weer wakker wordt als de ingreep klaar is. We noemen hem ook wel de slaapdokter.
Op de POS-poli heb je, samen met je ouders een gesprek met de POS-verpleegkundige (deze helpt de slaapdokter), of met de slaapdokter.
Wat bespreken ze met je op de POS-poli?
- Ze willen van alles weten over je gezondheid. Bijvoorbeeld: welke ziektes je hebt gehad, of je koorts hebt, en of je verkouden bent
- Soms meten ze je gewicht, je lengte, je bloeddruk of je hartslag.
- Hoe het gaat als je onder narcose gaat.
- Hoe jij het beste de narcose kunt krijgen: met een prik of met een kapje
- Wat jou kan helpen als je je vervelend voelt of bang bent.
- Heb jij of hebben je ouders behoefte aan voorbereiding en/of begeleiding dan mag je altijd naar de medisch pedagogisch zorgverlener vragen.
- Of jij en je ouders toestemming geven voor de narcose zoals in Wet op de geneeskundige behandelingsovereenkomst (WGBO) is vastgelegd.
Als je tegen de narcose op ziet, zeg het dan tegen de slaapdokter of de POS-verpleegkundige! Op de POS-poli krijg je een folder over de narcose. Dan kun je nog eens nalezen wat er is verteld.
Voor ouders: Medicijnen
- Gebruikt uw kind bloedverdunningsmiddelen? Dan kan het zijn dat uw kind deze al vóór de operatie niet meer mag nemen. Overleg dit vóór de opnamedag al met de arts.
- Gebruikt uw kind insuline? Dan raden we u aan om met de arts te overleggen. Misschien is het beter de dosis aan te passen.
- Is uw kind allergisch, bijvoorbeeld voor pleisters? Meld dit dan altijd.
- (Kinder)aspirine® is een pijnstiller die het bloed verdunt. Daardoor is er meer kans op nabloedingen. Geef uw kind daarom minstens twee weken voor de operatie geen (kinder)aspirine®. Als uw kind een pijnstiller nodig heeft, kunt u wel (kinder)paracetamol geven.
Kort voor de narcose mag uw kind geen vaccinatie krijgen. We houden de volgende periode aan:
- twee dagen voor de narcose geen COVID, DKTP- en meningokokken- vaccinatie
- twee weken voor de narcose geen BMR-vaccinatie
Tijdens de behandeling uitklapper, klik om te openen
De operatiedag
In “Narcose” lees je hoe het gaat als je onder narcose gaat. Je leest daar ook hoe het gaat op de dag dat je geopereerd wordt. Voor alle duidelijkheid vertellen we het hier nog een keer in het kort:
Thuis
Je mag ’s ochtends niet meer eten en maar weinig drinken. Dat heet nuchter zijn. Voor de laatste informatie over nuchter zijn, kijkt u op https://www.hetwkz.nl/nl/operatie-ingreep-onderzoek-onder-anesthesie
Op de dagbehandeling
- Je komt op de dagbehandeling en krijgt een bed.
- De verpleegkundige stelt nog wat vragen aan jou en je ouders.
- Als je wilt kun je de voorbereidingsspullen nog een keer bekijken.
- Je krijgt een operatiejasje aan en een naambandje om.
- Misschien krijg je een drankje, pilletje of zetpil.
- Als je aan de beurt bent, ga je in bed of bij je ouder op de arm.
- Jullie gaan samen naar de wachtruimte (holding) bij de operatiekamer.
In de holding
- Eén van je ouders en de pedagogisch medewerker of verpleegkundige doen operatie-kleding over hun eigen kleding. Zo blijft alles schoon in de OK.
- De medewerkers van de operatiekamer (met een groen pak en een muts) komen jullie ophalen. Meestal stellen ze nog wat vragen aan jou en je ouders.
- Ze nemen jou, één van je ouders en de pedagogisch medewerker of verpleegkundige mee naar de operatiekamer.
In de operatiekamer
- Je gaat op de operatietafel liggen.
- Je krijgt drie monitor-stickers op je borst geplakt.
- Je krijgt een plakker met daarin een klein lampje op je vinger of teen geplakt.
- Je krijgt de narcose met een kapje of een prik.
- Als je slaapt gaat je vader of moeder terug naar de dag behandeling.
- De dokter plaatst de buisjes.
In de uitslaapkamer
- Je ligt weer in je eigen bed als je wakker wordt.
- Eén van je ouders mag bij je komen zitten.
- Je hebt nog steeds de monitor-stickers en het lampje op je vinger.
- Je hebt een infuus in je hand.
- Als je goed wakker bent, rijden ze je met bed en al weer naar de dagbehandeling.
Na de behandeling uitklapper, klik om te openen
Na de operatie
Terug op afdeling Kameleon
- Als je weer op de dagbehandeling bent, mag je rustig in je bed blijven liggen. De verpleegkundige komt regelmatig bij je kijken.
- Misschien voel je je niet zo lekker, ben je misselijk of heb je pijn in je oor. Zeg het tegen je vader of moeder of tegen de verpleegkundige als er iets is. Ze kunnen er dan rekening mee houden of je extra medicijnen geven. Hoe het bij jou zal gaan? Dat is moeilijk van tevoren te zeggen.
- Als je goed wakker bent, mag je weer wat drinken.
- De dokter komt vertellen hoe het gegaan is. Ook zegt hij of je oordruppels moet gaan gebruiken.
Voor ouders: Naar huis
- Ga niet met uw kind op de fiets.
- Bent u met de auto? Zorg dan dat u met z’n tweeën bent. Uw kind kan misselijk worden en overgeven. Het is lastig om zowel op uw kind als op het verkeer te letten.
- U kunt ook een taxi bespreken.
Controleafspraak
Ongeveer zes weken na de operatie kom je weer bij de KNO-arts voor controle. De dokter kijkt dan of de buisjes goed op hun plaats zitten. Ook doen we een drukmeting en een hoortest. Voordat je naar huis gaat, maakt een medewerker van de polikliniek een afspraak voor jou.
Hoortest
Met een drukmeting meten we of je trommelvlies goed kan bewegen en of de druk in je middenoor goed is. Dit gebeurt met een dopje in je gehoorgang dat verbonden is met een meetapparaat. Tijdens de meting voel je een lichte druk in je oor en je hoort een zacht geluid.
We meten ook hoe goed je hoort. Je krijgt een hoofdtelefoon op. Door de hoofdtelefoon komen hoge en lage geluidjes (hard en zacht). Je mag je vinger opsteken of een blokje pakken als je het geluid hoort.
Als je buisjes in je oren hebt, kom je 1 of 2 keer per jaar naar het ziekenhuis voor controle.
Bijwerkingen
Oren
Meestal voelen je oren niet anders dan voor dat je de buisjes kreeg. Voel je toch pijn? Dan kunnen we daar medicijnen tegen geven.
Misselijk
Sommige kinderen zijn misselijk na de operatie. Dat kan komen door de narcose. De misselijkheid gaat meestal vanzelf over. Als dat niet zo is, krijg je medicijnen tegen de misselijkheid.
Complicaties
Zelfs als een behandeling helemaal goed is gedaan (“volgens het boekje”), kunnen er problemen ontstaan. Zulke problemen noemen we complicaties.
Loopoor
De eerste dagen na de operatie kan er wat vocht uit je oor lopen. Dat is normaal. Als er na twee dagen nog steeds vocht uit je oor komt, zeg het dan tegen je ouders. Zij weten wat ze moeten doen.
Voor ouders
Loopoor
- De eerste dagen na de operatie kan er wat vocht uit het oor komen. Dit is normaal.
- Doe geen watje of gaasje in het oor. Hierdoor wordt het oor namelijk afgesloten van de buitenlucht en dit kan de genezing vertragen.
- Als er twee dagen na de operatie nog vocht uit het oor komt, zit er een ontsteking. U moet het oor dan gedurende één week druppelen (driemaal daags drie druppels). De KNO-arts heeft u hiervoor op de polikliniek of tijdens de dagopname een recept gegeven. U kunt ook uw huisarts om een recept voor oordruppels vragen.
- Veel kinderen met buisjes krijgen later ook wel eens een loopoor, bijvoorbeeld bij een verkoudheid of na het zwemmen. Ook dan is het verstandig met uw huisarts te overleggen en oordruppels te gebruiken.
- Houdt het loopoor ondanks de druppels langer dan twee weken aan of komen klachten zoals pijn en een loopoor vaak terug, overleg dan opnieuw met uw huisarts. Zo nodig maakt u een afspraak voor een extra controle bij de KNO-arts
Trommelvliesperforatie
Bij ongeveer twee procent van de kinderen sluit het trommelvlies zich niet na het uitstoten van het buisje. Er blijft dan een gaatje in het trommelvlies zitten, een trommelvliesperforatie. Dit kan op latere leeftijd operatief gesloten worden.
Wat mag je wel, wat mag je niet?
De dag na de operatie mag je weer van alles doen, ook weer gewoon naar school.
Douchen en in bad gaan
Je mag douchen en in bad. Maar wel moet je opletten dat er geen zeep of shampoo in je oor komt. Je kunt dan een ontsteking in je oor krijgen. Er kan dan vocht uit je oor komen. We noemen dit een ‘loopoor’.
Zwemmen
Zwemmen mag pas na veertien dagen. Zolang je buisjes hebt, mag je niet:
- duiken
- diep onder water zwemmen
Er kan dan via het buisje water in je middenoor komen. Hierdoor kun je:
- oorpijn krijgen
- duizelig worden
- een ontsteking in je oor krijgen
- een loopoor krijgen
Voor ouders
Oordoppen zijn niet nodig. Maar als uw kind steeds na het zwemmen een loopoor heeft, dan adviseren we wel om oordoppen te gebruiken. Deze kunt u voor uw kind laten aanmeten bij een hoorspecialist (audicien). Als een oordop niet helpt, kan uw kind beter niet meer gaan zwemmen.
Heb je nog vragen?
Schrijf ze op. Dan kun je ze niet vergeten. Je kunt ze stellen als je in het ziekenhuis bent.
Voor vragen over amandelen knippen, kun je bellen met de afdeling KNO: telefoonnummer 088 75 549 02
Voor andere vragen of advies kun je contact opnemen met de medisch pedagogische zorg:
• Per mail: pedagogischspreekuur@umcutrecht.nl
• Telefonisch: kantoordagen van 09.00- 16.00 uur, 088 75 542 24
• Inloopspreekuur psychosociale zorg op polikliniek. Kijk voor meer informatie op de website.
Telefoonnummer van de Afdeling Spoedeisende Hulp (SEH) van het UMC Utrecht is: 088 75 666 66
Voor andere afdelingen kun je bellen met het algemene telefoonnummer 088 75 555 55. Je wordt dan doorverbonden met die afdeling.
Je ouders kunnen deze nummers ook bellen.
Zorgkosten uitklapper, klik om te openen
Meer over zorgkostenContact uitklapper, klik om te openen
Om een afspraak te maken op de polikliniek keel-, neus- en oorheelkunde hebt u een verwijzing nodig van uw huisarts of specialist.
Polikliniek Keel-, neus- en oorheelkunde
Wij zijn bereikbaar van maandag tot vrijdag van 8.30 tot 17.00 uur.
